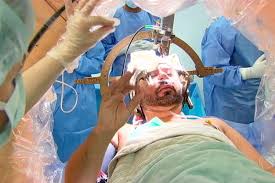
A Neuroestimulação Cerebral Profunda (Deep Brain Stimulation – DBS) é um procedimento neurocirúrgico altamente complexo e tecnologicamente avançado usado para tratar doenças neurológicas graves e que não respondem adequadamente a tratamentos convencionais. Essa técnica consiste na implantação de um dispositivo médico conhecido como marca-passo cerebral, responsável por emitir estímulos elétricos em áreas específicas do cérebro, ajudando a regular funções anormais causadas por diversas patologias.
Entre as condições tratáveis pela DBS estão o Mal de Parkinson, distonias, transtornos obsessivo-compulsivos (TOC) refratários, e até mesmo algumas síndromes epiléticas severas. Embora seja reconhecida como um tratamento eficaz e essencial em casos graves, os pacientes frequentemente enfrentam negativas de cobertura pelos planos de saúde, sob alegações de altos custos ou inexistência da técnica no Rol da ANS.
Esse tipo de recusa, no entanto, é abusivo e ilegal, violando os direitos assegurados pela Constituição e pela Lei dos Planos de Saúde. Neste artigo, exploraremos:
- O que é a Neuroestimulação Cerebral Profunda e suas principais indicações;
- A obrigação dos planos de saúde em custear o procedimento;
- O que fazer diante de negativas de cobertura;
- Jurisprudências que asseguram o direito dos pacientes ao acesso a essa cirurgia.
O que é a Neuroestimulação Cerebral Profunda (DBS)?
A DBS é uma técnica neurocirúrgica que envolve a introdução de eletrodos em regiões específicas do cérebro, responsáveis por regular o controle motor e outras funções comprometidas por doenças neurológicas. Os eletrodos são conectados a um dispositivo implantado no tórax, semelhante a um marca-passo, que gera sinais elétricos capazes de modular a atividade cerebral anormal.
O procedimento é considerado relativamente seguro e tem demonstrado alta eficácia no tratamento de doenças que impactam severamente a qualidade de vida dos pacientes, sendo especialmente útil quando as terapias medicamentosas deixam de apresentar bons resultados.
Indicações da DBS
- Mal de Parkinson (CID G20):
- Redução de tremores, rigidez muscular e outros sintomas motores que não respondem aos medicamentos tradicionais.
- Distonias (CID G24):
- Condição caracterizada por movimentos musculares involuntários e posturas anormais, para a qual a DBS pode trazer grande alívio.
- Transtorno Obsessivo-Compulsivo (TOC Refratário) (CID F42):
- Indicado em casos graves de TOC resistente a medicamentos ou terapias.
- Epilepsia Refratária (CID G40):
- Pacientes com crises epiléticas severas que não respondem a medicamentos podem se beneficiar do controle das descargas elétricas no cérebro.
- Síndromes Raras e Outros Distúrbios Neurológicos:
- Tremor essencial (CID G25.0);
- Síndrome de Tourette e outras condições neurológicas refratárias.
Benefícios da Neuroestimulação Cerebral Profunda
- Melhora significativa nos sintomas motores: Reduz tremores, rigidez e dificuldade de movimentos.
- Redução da dependência de medicamentos: Permite diminuir a dosagem de remédios e seus consequentes efeitos colaterais.
- Melhoria da qualidade de vida: Oferece maior autonomia aos pacientes e melhora emocional significativa.
- Tratamento personalizado: Os parâmetros do dispositivo podem ser ajustados para atender às necessidades individuais do paciente.
Os Planos de Saúde São Obrigados a Cobrir a DBS?
Sim! A Neuroestimulação Cerebral Profunda é um procedimento considerado indispensável em diversos casos, e os planos de saúde são obrigados a cobrir o tratamento, desde que exista prescrição médica justificando a necessidade do procedimento.
Fundamentação Jurídica para a Cobertura
- Lei nº 9.656/1998 – Lei dos Planos de Saúde:
A legislação prevê que todas as doenças listadas na Classificação Internacional de Doenças (CID) têm cobertura obrigatória. As condições tratadas pela DBS, como Parkinson, distonias e epilepsia, estão incluídas na CID, o que torna a cobertura do procedimento obrigatória. - Rol de Procedimentos da ANS:
A DBS está incluída no Rol da ANS como procedimento obrigatório para casos como:- Parkinson;
- Epilepsia Refratária;
- Distonia Generalizada.
O rol, embora exemplificativo, serve como parâmetro mínimo, e não pode ser usado como argumento para negar cobertura em casos de necessidade comprovada.
- Art. 196 da Constituição Federal:
A saúde é um direito fundamental do cidadão e um dever do Estado e da iniciativa privada, incluindo os planos de saúde. Negar acesso ao procedimento é uma violação a esse princípio. - Código de Defesa do Consumidor (CDC):
Cláusulas contratuais que limitam ou restringem o acesso a tratamentos essenciais são consideradas praticas abusivas e nulas nos termos do CDC.
Recusas Comuns dos Planos de Saúde e Como Contestá-las
1. “O procedimento não está no contrato”
- Por que é abusiva?
Nenhum contrato pode excluir a cobertura de doenças listadas na CID. Como a DBS trata condições previstas na Lei dos Planos de Saúde, a negativa é ilegal.
2. “O procedimento não está no rol da ANS”
- Por que é abusiva?
O STJ firmou o entendimento de que o Rol da ANS é exemplificativo, ou seja, não é uma lista que limita a cobertura. Procedimentos essenciais com prescrição médica devem ser garantidos.
3. “O custo é muito elevado”
- Por que é abusiva?
Nenhum plano de saúde pode negar tratamentos com base no preço. A obrigação do plano é garantir o que for necessário para preservar a saúde e a vida do paciente.
4. “O tratamento é experimental”
- Por que é abusiva?
A neuroestimulação cerebral profunda é um procedimento amplamente reconhecido por entidades médicas nacionais e internacionais, não sendo um método experimental.
O Que Fazer em Caso de Negativa?
Caso o plano de saúde recuse a cobertura da Neuroestimulação Cerebral Profunda, siga estas etapas:
1. Solicite a negativa por escrito:
O paciente tem direito de requerer que a operadora formalize a recusa, explicando os motivos da negativa.
2. Obtenha documentação médica detalhada:
Peça ao médico responsável um relatório técnico com informações como:
- Diagnóstico detalhado e código CID;
- Justificativa clara para o uso da DBS;
- Explicação dos riscos de não realizar o procedimento.
3. Formalize uma denúncia na ANS:
Entre em contato com a Agência Nacional de Saúde Suplementar pelo site
ou pelo telefone 0800 701 9656 e abra um chamado contra o plano.
4. Procure ajuda jurídica:
Consulte um advogado especializado em Direito à Saúde. Ele pode ingressar com uma ação judicial com pedido de liminar para garantia da cobertura. Tribunais costumam ser rápidos em conceder liminares em casos de emergência.
Jurisprudências Favoráveis
1. Caso em São Paulo:
Uma paciente com Mal de Parkinson obteve, pela Justiça de São Paulo, uma decisão que obrigava o plano de saúde a custear a DBS. O juiz ressaltou que a negativa era abusiva, já que o procedimento é reconhecido e amplamente utilizado.
2. Decisão no Paraná:
O TJ-PR determinou que uma operadora custeasse a neuroestimulação cerebral profunda para um paciente com epilepsia refratária. A decisão argumentou que o direito à saúde é inegociável e protegido por lei.
3. Liminar no Rio Grande do Sul:
Um paciente com síndrome de Tourette conseguiu uma liminar garantindo acesso ao procedimento, com multa diária em caso de descumprimento pelo plano.
A Neuroestimulação Cerebral Profunda (DBS) é um procedimento essencial para pacientes com doenças neurológicas graves, cuja qualidade de vida é severamente comprometida. Negar o tratamento é uma prática abusiva e ilegal, que pode ser contestada em instâncias administrativas e judiciais.
Lembre-se, o direito à saúde é prioritário e assegurado pela legislação brasileira. Sempre que houver dúvidas ou dificuldades, busque assistência jurídica especializada para garantir que seus direitos sejam respeitados.